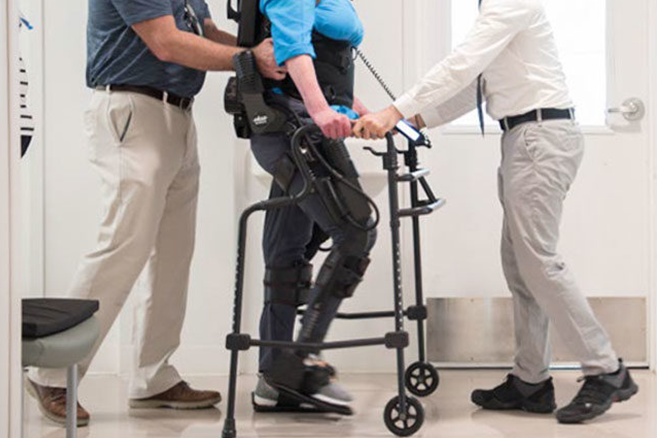
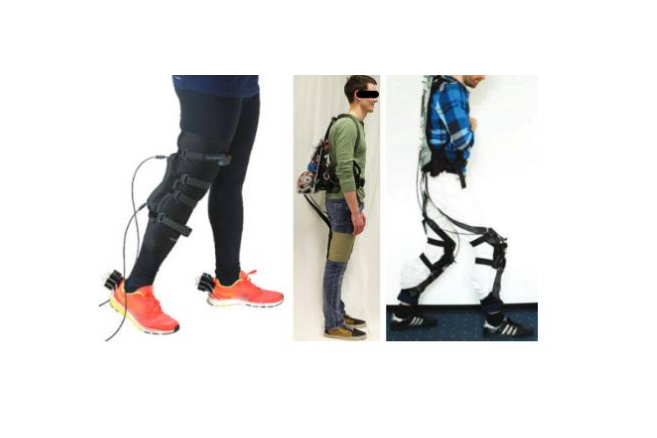
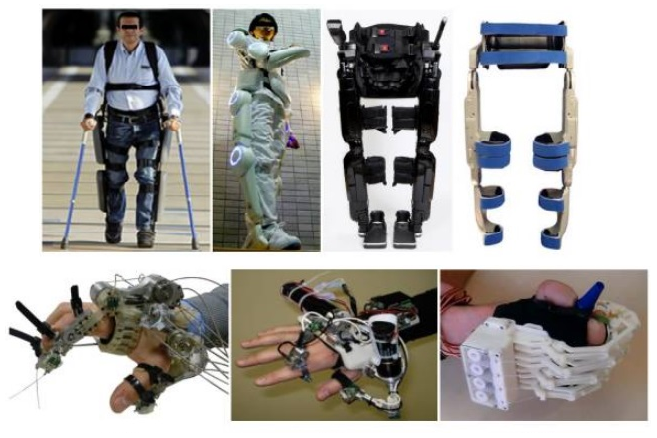
اسکلتهای بیرونی از زمانی که جنرال الکتریک نخستین اسکلت بیرونی را در دهه ۱۹۶۰ طراحی کرد، مسیری طولانی طی کرده است. امروزه، این شاهکارهای فناوری با موفقیت در بخشهای پزشکی، نظامی و صنعت مورد استفاده قرار میگیرند. پیشرفتهای بنیادی در زمینه رباتهای پوشیدنی موجب امیدواری افراد مبتلا به آسیب نخاعی، اختلالات عصبی و سکته مغزی شده است. اسکلتهای بیرونی در توانبخشی و یا به صورت روزمره توسط بیماران آسیب نخاعی به کار گرفته میشوند و اثرات مفید بسیاری بر سلامتی این بیماران دارند. در ادامه مروری داریم بر مزایا و محدودیتهای استفاده از اسکلت بیرونی:
اسکلتهای بیرونی و سطح آسیب نخاعی
۵۵٪ از جمعیت آسیب نخاعی را افراد تتراپلژی تشکیل میدهند. فناوریهای رایج کنونی که توسط سازمان غذا دارو تأیید شده است به دلیل نگرانی در مورد ایمنی، برای افراد با آسیب نخاعی C7 و زیر آن مورد استفاده قرار میگیرند. سطح آسیب به این دلیل مهم است که برای نگه داشتن دستگاه کمکی (واکر یا عصا) و تغییر وزن هنگام راه رفتن به عملکرد دست نیاز است. عدم توانایی دست موجب میشود تعداد قابل توجهی از این جمعیت (با سطح آسیب C1 تا C5) شرایط بهرهمندی از این فناوری را نداشته باشند.
شرکتهایی برای حل این مسئله ظهور کردهاند و اجازه میدهند افراد با یک جویاستیک یا کنترل کننده بدون تکیه بر عملکرد دست از دستگاه استفاده کنند. اما در بیشتر اسکلتهای بیرونی تأیید شده، داشتن عملکرد مناسب دست برای آغاز راه رفتن، کنترل دستگاه کمکی، کمک به تغییر وزن بدن و ایجاد تعادل در حالت ایستاده بسیار مهم است.
اسکلتهای بیرونی، وزن و ترکیب بدن
دو سوم افراد مبتلا به آسیب نخاعی دارای اضافه وزن یا چاقی هستند. اسکلتهای بیرونی با کمک به کاهش زمان نشستن، افزایش سطح فعالیت بدنی و بهبود پارامترهای ترکیب بدن، جنگ با سندرم چاقی را تسهیل میکنند. با این حال، فناوری موجود تنها به کسانی که وزن بدن آنها کمتر از ۱۰۰ کیلوگرم است محدود میشود. این امر ممکن است تعداد قابل توجهی از افراد را از بهرهمندی از این فناوری محروم کند. از طرفی میتواند انگیزهای باشد تا افراد دچار آسیب نخاعی سعی کنند با رژیم غذایی یا استفاده از دیگر تجهیزات وزن خود را کم کنند.
نکته مهم دیگر این است که اسکلت بیرونی با کاهش توده چربی و افزایش توده بدون چربی موجب بهبود پارامترهای ترکیب بدن میشود. کاهش توده چربی موجب بهبود پارامترهای سلامت قلبی-متابولیکی پس از آسیب نخاعی میشود.
اسکلتهای بیرونی و فعالیت بدنی
عدم تحرک بدنی یکی از مشکلات آسیب نخاعی است که منجر به افزایش زمان نشستن میشود. نشستن طولانی مدت یک عامل خطر برای بیماریهای قلبی عروقی، سرطان و همچنین دلیلی برای افزایش مرگ و میر ناشی از همه این عوامل است. یک نکته بسیار مهم که باید مورد توجه قرار گیرد، پایین بودن هزینه متابولیسم حین آموزش با اسکلت بیرونی است. تناسب قلب و تنفس به عنوان یک ویژگی کلیدی برای تعیین سلامت کلی مورد استفاده قرار میگیرد. افراد مبتلا به آسیب نخاعی باید حداقل ۲۰ دقیقه ورزش هوازی با شدت متوسط تا شدید را سه بار در هفته انجام دهند تا تناسب قلب و تنفس خود را بهبود بخشند.
بنابر اعلام سازمان بهداشت جهانی، فعالیت فیزیکی به عنوان حرکات بدنی ناشی از عمل عضلات تعریف شده است که موجب افزایش مصرف انرژی میشود. اسکلتهای بیرونی حرکت انفعالی اندام تحتانی را بدون انقباض عضلانی فراهم میکنند. این موضوع موجب کاهش جذب اکسیژن و مصرف انرژی میشود. بنابراین، استفاده از تحریک عملکردی الکتریکی (FES) همراه با آموزش اسکلت بیرونی یک روش مؤثر برای جبران این مشکل و انقباض عضلانی و افزایش مصرف انرژی میباشد. در حال حاضر، برخی شرکتها ترکیبی از اسکلت بیرونی و این ویژگیها را ارائه میدهند.
اسکلتهای بیرونی و دامنه حرکت
انقباضات مفصلی در ناحیه باسن، زانو و مفصل مچ پا مشکل دیگری است که شرکت در برنامه آموزش اسکلت بیرونی را محدود میکند. افراد مبتلا به آسیب نخاعی باید دامنه حرکات اکستنشن مفصل ران را ۱۰ تا ۱۵ درجه و اکستنشن زانو را با فلکشن کمتر از ۱۰ درجه در حالت خوابیده داشته باشند.
ممکن است شرکت کنندگانی که موفق به دستیابی به این دامنه حرکتی نمیشوند در یک برنامه کششی برای بهبود انعطافپذیری عضلات اطراف این مفاصل شرکت کنند. شایان ذکر است که حفظ دامنه حرکتی عملکردی حین جابجایی برای بهبود عصبی پس از آسیب نخاعی ضروری است. در مقایسه با سایر اشکال راه رفتن همچون ارتز پا، جابجایی با اسکلت بیرونی بهبود طبیعی نسبت به روشهای جبرانی استفاده از عضلات تنه را به دنبال دارد.
اسکلت بیرونی و سلامت استخوانها
۶۰ درصد از افراد مبتلا به آسیب نخاعی از پوکی استخوان رنج میبرند. یک بیماری پیشرونده که منجر به از دست رفتن استخوان میشود، بویژه در استخوان ران و استخوان درشتنی. بیشترین میزان از دست دادن استخوان در ۱۲ تا ۲۴ ماه نخست پس از آسیب نخاعی اتفاق میافتد و طی ۳ تا ۸ سال پس از آسیب به حالت ثابت میرسد.
افزون بر این، افراد مبتلا به آسیب نخاعی احتمالاً شکستگی اندام تحتانی را تجربه میکنند که ممکن است نزدیک به چند ماه تا یک سال نیاز به تحمل وزن با استفاده از یک قاب ایستاده یا هر وسیله کمکی دیگری داشته باشند. حساسیت بالای شکستگی در این مناطق ممکن است بیحرکتی و به دنبال آن عواقب دیگری در سلامتی داشته باشد، مانند انقباضات مفصلی و زخمهای فشاری. پزشکان با کمک روشهای مختلف تصویربرداری، سلامت استخوان را بررسی میکنند. روشهای مختلفی برای ارزیابی دو بعدی سلامت استخوان و ارزیابی حجمی ۳ بعدی از ساختار استخوان وجود دارد. نظارت بر سلامت استخوان در افراد مبتلا به آسیب نخاعی به عنصری اساسی برای هر برنامه توانبخشی تبدیل شده است.
بنابراین، به شدت توصیه میشود که پیش از آموزش اسکلت بیرونی، همه افراد مبتلا به آسیب نخاعی از نظر زانو و باسن و مفصل مچ پا اسکن شوند. برای ارزیابی خطر شکستگی شرکت کنندگان در استخوان درشتنی یا استخوان پاشنه حین تمرین ایستاده یا راه رفتن با اسکلت بیرونی، انجام معاینه اشعه ایکس در مفاصل مچ پا ضروری است. این امر احتمالاً تعداد قابل توجهی از شرکت کنندگان را از مشارکت در برنامههای آموزشی اسکلت بیرونی منع میکند.
اسکلت بیرونی و زخمهای فشاری
۷۰٪ تا ۷۵٪ از افراد مبتلا به آسیب نخاعی در طول زندگی خود با تغییرات چشمگیر در ساختارهای پوستی و زخمهای فشاری رو به رو میشوند. اسکلتهای بیرونی مهاربندهایی برای کمک به حفظ حالت ایستا و پویا در هنگام ایستادن و راه رفتن دارند. این مهاربندها احتمالاً موجب آسیب به بافت نرم میشوند و ممکن است منجر به زخم شوند. پژوهشگران برای دور زدن این مشکل از حسگرهای فشار برای کنترل فشار وارده توسط رابطهای فیزیکی انسان و ماشین و ارائه بازخورد در مورد سطح فشار به پوست و بدن استفاده میکنند. این حسگرهای فشار با حفظ فشار در محدودهای مشخص مانع ایسکمی و نکروز میشوند تا گردش خون کافی برای حفظ اکسیژنرسانی به بافت فراهم شود. بنابراین، پزشکان بالینی که با اسکلتهای بیرونی کار میکنند، باید مناطق مختلف تحت فشار پوست را بررسی کنند، به ویژه هنگام کار با آسیب کامل نخاعی کامل.